X線を使う検査で使う造影剤と言えば、バリウムやヨードが一般的ですが、これらはMRIで使用しても、造影剤としての効力は発揮しません。
MRIにはMRI専用の造影剤があるのです。
今回は、MRIの造影剤とはどんなものなのかまとめてみたいと思います。
スポンサーリンク
基本はGd(ガドリニウム)造影剤
MRI検査で最も一般的な造影剤と言えば、ガドリニウム製剤です。
そもそも、ガドリニウムとはなんぞや?
と、思うかもしれませんが、なんてことはありません一般的に言われる金属の一種です。
実際の写真を見ると、
こんな感じだそうです。(ぼくも実物は見たことありませんが・・・)
では、なぜこのガドリニウムがMRIの造影剤に使われることになったのでしょうか?
(少し難し話で興味がない方も参考までに・・・)
ガドリニウムは希土類元素の一つで、最大で14個電子を保有することができる、4f軌道に保有可能数の半分にあたる7個の電子、7個の不対電子を持っています。この不対電子の数は、磁気モーメント(磁場の強さと向きを表したもの)の大きさに直結しており、最外電子殻の半分の時に最大の磁力を発するようなものなのです。(もし、電子が8個持つような元素の場合、電子対ができてしまい、逆に磁気モーメントが小さくなる。)
まさに、ガドリニウムはこの条件を満たしており、MRIの造影剤に使われています。
ただ、ガドリニウムイオン(Gd³⁺)単体では人体に有害な毒性があり、そのままでは使用することはできません。
なので、実際には、毒性をなくすためキレート製剤(金属イオンと結びつけて安定な化合物を作る作用をもつ)であるDTPAと組み合わせ、Gd³⁺が遊離しない、毒性のない製剤として使われていることになります。
このGdを使った造影剤で有名なのが、Gd-DTPA(meglumine gadopentate,マグネビスト)、非イオン性のGd-DTPA-BMA(gadodimide hydrate,オムニスキャン)、Gd-EOB-DTPA(EOB・primovist)です。
※これ以下の説明は、EOBを考慮していません。
スポンサーリンク
Gd造影剤の効果
では、この造影剤にはどんな効果があるのでしょうか?
といっても、造影剤の基本は、組織間のコントラストをつけることです。
なので、この造影剤も病気の有無から性質など、造影剤を使わないとわからないような情報を得るために使われています。
具体的にどういうことを行っているのかというと、それがT1緩和短縮、または、T2緩和短縮させることによる信号強度を変化させることです。
このことは、以前にMRI原理で持述べたので簡単にまとめると、
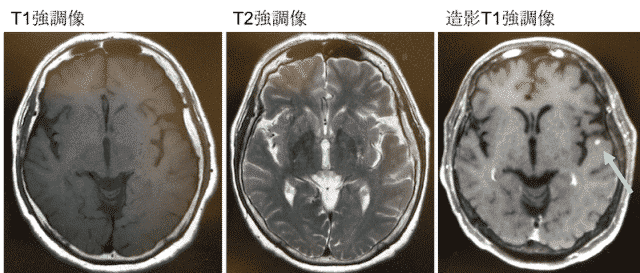
T1強調画像を撮影すれば、信号が強くなり、T2強調画像では信号は弱くなるように働きをかけるといことです。
ただ、人間の目では弱くなった信号を探すよりも、強くなった信号のほうが見つけやすく、判別しやすいため撮影ではT1短縮効果を活かした、T1強調画像が撮影されています。
どれくらいの量が投与されるの?
ヨード造影剤と同じように投与量は体重によって決定され、さらに、撮影部位によっても異なるようです。
Gd-DTPA(マグネビスト)を例にすると、以下の表のようになります。
| 対象 | 脳・脊髄 | 腎臓 | 腹部から下肢までの連続した血管 | 左記以外 |
|---|---|---|---|---|
| 投与量 | 0.2mL/kg | 0.1mL/kg | 0.4mL/kg | 0.2mL/kg |
例えば、頭部の検査をする場合、体重が50kgの人の場合には、
0.2[mL/kg]×50[kg]=10[mL]
が静脈から投与されることになります。
CTで使うヨード造影剤に比べると、とても少ない量です。
MRI造影剤は多くいれればいいわけではない
CTで使用するヨード造影剤をはじめ、X線で使われる造影剤は、造影剤濃度が濃いほど、多く投与するほどに造影効果は高くなりました。
が、しかし、MRI造影剤はただ、多く投与すればいいというわけではありません。
MRI造影剤はT1緩和時間短縮効果とT2緩和時間短縮効果という相反する性質をもっています。
そのため、組織間のコントラスト増強効果には至適濃度というのが存在するのです。
例えば、Gd-DTPA投与後にT₁強調画像を撮影する場合、濃度1.0~1.5mmol/L付近で信号強度が最大となります。
ただ、それ以上に高濃度に投与すると、T₂緩和時間短縮効果の影響が強くなってしまい、逆に信号強度増強効果が少なくなってしまうのです。
よって、上記の表以上の投与量はいらないばかり、必要以上の投与は逆効果とも言えることになるようです。
どうやって排泄されるのか?
Gd造影剤の主な排泄経路は、尿です。
投与される製剤や腎機能にもよりますが、一般的には投与後2時間で60%以上、24時間後には90~99%程度排泄されます。
腎機能が悪い場合には・・・
腎機能が低下している場合は、その程度が重いほど投与された造影剤が尿中に排泄されるまでの時間が遅くなる傾向にあります。
そのため、重篤な腎機能低下が見られる場合には、投与しないことが多いです。
それでも、どうしても必要な場合は、血液透析を行っていることを前提に造影剤が投与される場合があります。
造影剤投与後に血液透析を行うことで、血液に含まれる造影剤が除去され、副作用が起こるのを防ぐことができるようです。
ちなみに、血液透析は、3回程度行う必要があります。
投与できない場合とは?
それでも、Gd造影剤を絶対に投与できない場合(禁忌)と基本的には避ける場合(原則禁忌)というのは存在するので紹介したいと思います。
・禁忌
ガドリニウム系造影剤に対して、過敏症(アレルギー)の既往がある場合。
・原則禁忌
➀状態が極度に悪い患者さん
➁気管支喘息の既往がある場合(アレルギー反応を誘発する恐れがある)
➂重篤な肝障害がある場合(肝機能に影響を及ぼす場合がある)
➃重篤な腎障害がある場合(造影剤が排泄されない、造影剤が原因で新たな病気を誘発させることがある)