放射線の一番の恐ろしいところは、被ばくをしても痛みを感じることもしなければ、影響がでるまでなにが起こったのか気づかないところです。
しかし、その反面、X線は病院をはじめとする色々な場所で非破壊検査として重要な役目を担っています。
では、医療現場では、どのように考えられて、検査が行われているのでしょうか。
スポンサーリンク
医療被ばくの概念
福島原発事故以降、被ばくの関心が高まり、その関心は医療被ばくにも集まっています。
そもそも、医療被ばくとは、病院で施行される放射線を使った検査及び治療における放射線被ばくのことを言います。
その対象は
検査:
単純撮影、CT、消化管造影、血管造影、核医学検査
治療:
IVR、放射線治療
これらの医療被ばくと呼ばれる被ばく線量には制限がありません。なぜなら、放射線の量は画質の担保に大きく寄与しており、被ばく線量を下げすぎるあまり、診断や治療に支障をきたす可能性が否定できないからです。
雑な言い方をすれば、命と放射線による障害を天秤にかけると、はるかに命のほうが重いと判断されていることになります。
ただ、それでも、新聞や報道で問題視されているように、被ばくによる障害も無視できるものではありませんので、被ばく線量の最適化は常に考えられています。
そのため、医師はその検査が本当に必要かどうか、検査結果が診療や治療に役に立つのか放射線による障害を誘発しているだけなのかということを常に考えねばなりません。
利益(ベネフィット)と不利益(リスク)を比較し、利益が勝つ場合のみ、適切な検査を実施することになります。
スポンサーリンク
医療被ばくの現状
医療被ばくは、施設ごとに異なるのが現状です。
その原因は、いくつかあります。
①放射線機器の性能の違い
放射線を使った画像、一般的にはレントゲン写真ですが、基本的には放射線量を多く、適切に使うほどに綺麗な画質を得ることができていました。
逆を言えば、診断や治療に使う画質を得るには、ある一定の以上の放射線量を使わなければ、まったく使い物にならなかったともいえます。
ただ、時代は進歩し、アナログなフィルム写真から、デジタルの画像へと変化することで、撮影後に調整を加えることが可能になりました。そのため、以前に比べ放射線量をある程度減らしても、画像を担保できるようになり、診断や治療に役立てられるようになったのです。
この、デジタルの技術はどんどん進歩しており、被ばくを減らすための技術も多く開発されてきています。
しかし、どんなものでもいいものは高級のため、どの施設でも購入できるものではありません。病院も潰れてしまう、現代なら尚更です。
そのため、大きな施設であろうと、診療や治療に影響がなければ、買い替えることはないため、新装置を入れた施設と旧型の装置を入れた施設では医療被ばく線量に違いがあるといえます。
②求める画質の違い
極端な話、X線を使った検査の場合、線量を多くするほど、良好な画像が得られます。
また、放射線機器の進歩により、出せる画像にバリエーションが多くなりました。が、最終的にはヒトの目で見て判断するものなので、診断をする医師によって求める種類や質が変わってきます。
この意見が食い違いが施設間での統一を難しくしています。
医療被ばくは施設によっては大きく下げているところもあれば、以前とあまり変わらないままのところもあります。大きく開くところで、数倍の違いがあるとも言われています。
医療被ばく線量
下には一般的に言われている被ばく線量を示したいと思います。
CT検査は、新聞でも問題視されているくらい被ばく線量が多いです。CTが問題視される原因は、全身を短時間で検査が可能かつ情報量の多さから検査回数が多いためです。
ただ、どの検査にも長所と短所があるため、被ばくを避けるばかりに有意義な情報を逃すべきではないのです。自分が検査を受ける際には、目的を聞き理解したうえで、利益が勝つ場合に受けた方が賢明ではないでしょうか。
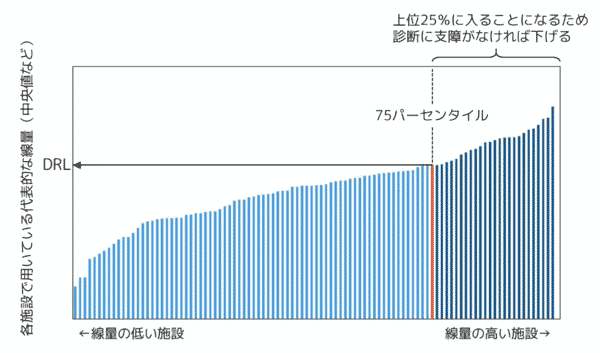
診断参考レベル
医療被ばくには制限がないため、不必要な被ばくを与えてしまう恐れがあります。
そのため、医療被ばくを最適化するために、診断参考レベル(Diagnostic Reference Level : DRL)が推奨されています。DRLは、放射線診断において、その値を超えた場合には、線量を下げることを検討すべきであるとされる目安のことです。
患者さんの体格によっては、標準的な体格を元に設定されたDRLを超える被ばくを必要になることはありますが、診断に必要な被ばく量を示す上で重要な指標に使われています。