CTとMRIなど画像検査を行った結果として病気が見つかった場合、その病気が悪性で治療が必要なのか良性で治療の必要がないものか判断できない場合があります。
その場合、病気の一部を実際に採取し、細胞を調べる生検なる検査が行われ、確定した診断を得ることになります。
ただ、その病気の一部を取るためには、内視鏡や手術のような外科的、もしくは体外から針を刺す(穿刺)が必要です。
その中でもCTガイド下穿刺は、CT画像を用いた穿刺方法です。今回は、CTガイド下穿刺についてまとめたいと思います。
スポンサーリンク
CTガイド下穿刺とは?
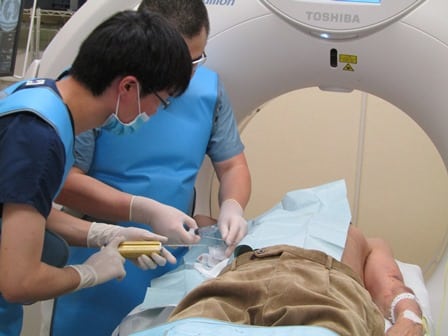
冒頭でも言いましたが、CTガイド下穿刺とは、CT画像を確認しながら身体に針を刺すことです。
といっても、普段検査を受けるためだけに使用されるCTを用いて穿刺を行うイメージはつかみにくいのではないでしょうか。
そこで、順を追って説明していきたいと思います。
そもそも、CTガイド下穿刺とは、超音波ガイド下穿刺では困難な場合に行われる手法です。具体的には、骨や空気(肺、腸管ガス)、そして、超音波の届かない身体の深部などがそれにあたることになります。
では、なぜ超音波では無理なものがCTでは可能なのでしょうか。
これには、超音波装置の性質が大きく関わってくることになります。
そもそも、超音波検査とは超音波を発し、体内で反射して戻ってきた信号を画像化するというものです。
そのため、超音波装置で画像を作成するためには、超音波が置くまで進み、かつ、正確に戻ってくる必要があるのです。
ですが、人の身体の中には超音波が伝わりにくい環境が多く、それが、骨や肺、腸管ガスになるのです。
また、音が聴こえる距離には限界があるように、超音波にも届く距離に限界があります。そのため、肥満体系であったり、身体の深部の画像化には適さない装置なのです。
つまり、そのような環境下に存在する病気に針を刺し、細胞を採取することは画像を参考しづらく、正常組織を不要に傷つけるリスクが高く成ることになります。経験と勘だけで行っているのとほとんど変わらないと考えることもできます。
そこで、使用されるのがCTです。
CTは、超音波装置とは異なり、骨や肺、腸管ガスの描出を苦手としておらず、かつ、断層画像であるため身体の深部にある病変であっても画像上に表示することが可能です。
そのため、超音波では観察できなった正常組織と病変が区別することも可能であるため、病変までの安全なルートを画像から検索することもできるのです。
そんなCTガイド下穿刺ですが、使用法によって2種類に分かれて表現されることがあります。
それが、以下のものです。
➀CT補助下穿刺
現在のIVR用装置のなかには同じ検査室内にCT装置を備えている場合があります。(IVR-CT装置)CT撮影する際は、CT装置内に患者さんの寝ている寝台を動かしセットするだけです。その後は寝台は固定した状態でCT装置が動き撮影を行うというものです。そのため、X線透視も行える検査室内で部屋を移動することなくCT撮影することが可能となります。
つまり、カテーテルが体内に入っているような検査や治療の途中であってもCT撮影が行えてしまうのです。
この利便性を利用し、X線透視にて穿刺を行い、目測で針を進めながら目的まで進める。その後、現在の針と病変の位置関係を知るためにCT撮影を行い、針の位置が十分でなければ、再度やり直す。ということを繰り返しながら、目的となる病変まで穿刺を行う手技となります。
➁CT透視下穿刺
CT透視といっても一般的なX線透視とは異なります。
X線透視はスイッチを押している限り、常にリアルタイムにX線画像が表示される技術のことですが、CT透視は常に画像がリアルタイムに表示されるわけではありません。必要なときだけ、足元にあるフットスイッチを押し、決められた数mmずつを3スライスだけ撮影することになります。
ここで、なぜ3スライス(3画像)を撮影するのかを説明を挟みたいと思います。
これにも、きちんとした理由があるのです。
CT画像は1枚あたり数mmの厚みをもったの断層画像です。そのため、その数mm内に存在しているものは、1画像上に表現されることになります。ただ、逆にいうとその数mmの厚みの画像から針先が外れた場合、針先が上なのか下なのか、病変に針先が向いているのかといったことがわからなくなるのです。
そこで、1スライスだけでなく、上下に1スライスずつ足して3スライス撮影し、上下方向の情報を付け足すことで、針先がどの方向にむいているのか正確に判断することができるようになるのです。
つまり、3スライス撮影する理由は、穿刺した針先と病変の位置関係を正確に把握するためということになります。
スポンサーリンク
その方法とは?
では、具体的にどのようにCTガイド下穿刺を行うのかまとめていきたいと思います。
CTガイド下穿刺を行う前には、必ずといっていいほどやることがあります。
それは、通常のCT撮影です。
なぜか。
何事にも計画というものが必要です。準備も計画もない予定は、大きな確率で道に迷ったり、なにか問題にあった時に対処法に困ったりするからです。
このガイド穿刺も同様です。
まず、CT撮影を行うことで、正常組織と病変の位置関係、そして針をどこから刺し、どのように進めれば、問題が起こりにくく、リスクをなるべく避けることができるのかを針を刺す前から事前に把握することができます。
そして、そのプランニングをCT画像上に表示することで、身体に標を付けるように道を迷うリスクをより減らすことが可能となるのです。
それを頭に入れ、簡単な順序を以下にまとめみることにします。
➀患者さんの穿刺側の皮膚表面にCT用のストライプマーキングを貼り付ける。
➁CT撮影。
➂CT画像から皮膚の穿刺位置を決定する。
➃患者さんの皮膚穿刺面にマジックなどで標をつける。
➄局所麻酔をして、穿刺を開始。
➅針先と病変の位置関係を確認するため、適宜、CT透視撮影を行う。➡CT透視の線量はなるべく抑える。
欠点とは?
CTを使用した穿刺法は安全性が高く良い点が多いようにも思われますが、欠点というか弱点も存在します。
最後にその部分だけ触れておきたいと思います。
➀術者の被ばくが多い。
CT撮影は他の検査に比べ被ばくが多いことで有名ですが、ガイド下穿刺では針先を確認する度にCT撮影を小範囲とは言え行うことになる。CT透視は通常のCT撮影に比べ、線量が抑えられていることが多いが、それでもX線透視に比べて一回の透視線量が多い。
➁正常組織と病変のコントラストが不良の場合がある。
事前にMRIや造影CTで、病変と正常組織の位置関係を確かめる必要がある。