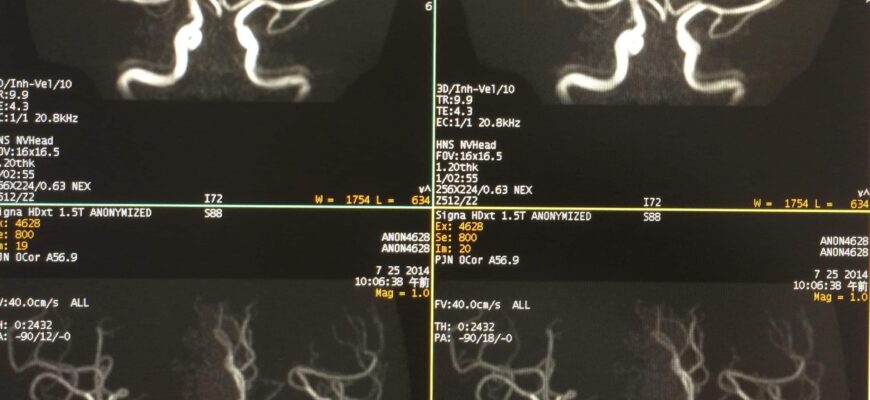
MRAとは、MRで撮影する血管撮影のことです。MRの場合、造影剤を使用することなく、血管の描出が可能であり、その手法のひとつがTOF(time of flight)です。
TOFはMRAの中でも、最も主要な血管撮像法であるので、自ずと重要度も高い撮影です。
そこで、今回はTOFとなどんなものかまとめてみたいと思います。
スポンサーリンク
MRAに必要な2つの原理とは?
最初に理解いただきたいのは、TOFによるMRA(MR Angiograph)とは、血管を撮像する手法ではなく、血流を撮像する方法であるということです。
どういうことか、MR画像での血流の影響を順序よく考えてみたいと思います。
基本的な撮像法であるスピンエコー法で考えてみたいと思います。
スピンエコー法では、90°パルスによって組織へエネルギーを与え、180°パルスによって信号を取り出しています。そして、90°パルスと90°パルスまでの時間であるTR(繰り返し時間)や信号を収集する時間であるTE(エコー時間)を変化させることで、画像コントラストを変化させています。
ただ、ここで注意する必要があります。それは、画像コントラストを変化させているというのは、あくまでその場に留まっている組織だということです。
つまり、臓器や組織といったその場にある程度固定されて存在しているものは、TRやTEによってコントラストが変化しますが、流動的につねに動きの血液にはこの理論は通用しないのです。
さらに、90°パルス180°パルスとは、選択的(局所的)に撮像するスライスにだけ印加されるものです。
そのため、せっかく撮像しようとしている部位に90°パルスを印加し、組織からの信号を得るための準備を行っても、血液は常に流れています。
そのため180°パルスを印加し信号を取り出そうとしているときには、90°パルスからエネルギーを貰った血液は先へと流れてしまい、撮像しようとしているスライス内には新しい血液が流入し、エネルギーを貰っていない血液へと置き換わってしまっているのです。
すべての血液がスライス面内から流れ去っていると、血管のある場所からは信号がなくなり、フローボイドと呼ばれる信号が低下が見られることになります。結果、血液は黒く見えることになるのです。
しかし、血管壁と組織を取りまく構造は、血液のように流れたりしないので、通常の画像コントラストに従い表示されることになります。
このように、血流が速い時に起こる現象は速い血流による信号低下と呼ばれています。
血液からの信号を低下させる方法は、もうひとつあります。
それは、前飽和パルスの適応です。
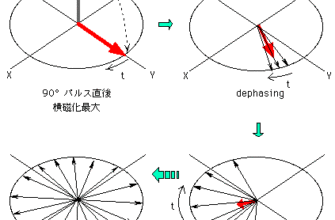
これから撮像しようとしているスライス内に「これから流入するであろう血液」に前もって、90°パルスを送信します。すると、その領域の血液の磁化ベクトルは90°傾きます。
その後、この血液が撮像スライス内に流れこんできたところに、撮像する領域に90°パルスを印加すると、この血液の磁化ベクトルはさらに傾くことになり、横磁化成分が大きく減少することになり、血液からの信号が低下することになるのです。
では、逆に血液からの信号を明るくするにはどのような方法があるのでしょうか。
それには、グラディエントエコーシーケンスを用いるのが一般的です。
グラディエントエコーシーケンスでは、信号を収集するために、傾斜磁場を使用しますが、傾斜磁場を局所的に印加することはできないため、スピンエコー法とは異なり、今度は流入する血液からの信号は強くなります。
つまり、血液からの信号強度を高くするには、グラディエントエコーシーケンスは最適な方法であるのです。
ただ、MRAでは血管以外の情報であり、周りの組織からの信号は時に邪魔になる場合があります。そこで、周りの組織からの信号をどうやって抑えるのかというのもTOF法のMRAでは大事になるのです。
では、どうするのか。
結論から言うと、90°パルスを同じ場所に何度も印加することをします。
どういうことか。例を交えて説明していきましょう。
ある組織の断層像を撮影するために、そこに繰り返し90°パルスを送信します。組織の縦磁化は縦緩和時間によって連続するパルスとパルスの間で回復してきますが、TRが縦緩和時間よりも短い場合には、回復が不十分な状態で次の90°パルスを受けることになります。
TRが短ければ短いほど縦磁化は、ほとんど回復すらできない状態になり、その後もRFパルスを印加させ続けると、次第に回復する縦磁化がほとんどゼロになるという状態になります。
縦磁化がないので、磁化ベクトルが傾いても測定可能な信号を生じません、その結果、プロトンが飽和している静止組織から出る信号はほとんど出ないことになります。
しかし、この方法はひとつだけ心配されることがあります。
それは、血液からの信号がどうなっているのかという点です。
実は、このときMRAにおいて最適な状態になっているのです。
どういうことか。スライスを横断するように流れる血液を想像してみましょう。その場合、以前にRFパルスにさらされたことがない新しいプロトンがスライス面内に次々と流入してきます。(RFパルスとはスライス選択的に印加されるので、それ以外の部位の縦磁化は飽和されていないのです。)
すると、流入してくるプロトンは信号源となるのに十分な縦磁化をまだ持っていることになります。そのため、血液からの信号は明るく描出されることになります。
結果どのような画像になるのか、想像すると、背景の静止組織の信号はほとんどなく(暗く)描出され、血液からの信号だけが明るく描出されていることになります。つまりは、血管の情報が強調された画像ができあがっていることになります。
この手法がTOF-MRAと呼ばれています。
血管の情報を強調して撮像するTOF法ですが、その一方で、血流があるのに信号が低下するなど、描出しにくい場合があります。
その1つが、撮像するスライスが厚い場合です。スライス領域内を流れているプロトンも何度もRFパルスにより叩かれ、静止した組織同様に信号が低下します。
そのため、スライス領域内に長くとどまっているほど、信号低下が大きくなるのです。結果、スライスを厚くすると、スライスへの流入部にあたる血管は信号が強く描出されますが、流出部に相当する部位では血液からの信号が低下、または周りの静止組織同様、信号が全くないということになるのです。
同様に、血液のの流れの速さが影響します。
流れが速くなると、移動する血液のプロトンはRFパルスにさらされる時間が少なくなるので、信号は強度は高くなり、描出できる範囲も広くなり、より末梢の血管まで画像化することも可能です。
しかし、流れが遅い場合、スライス内には同じ血液が長くとどまることになるので、プロトンはRFパルスに十分にさらされることになります。結果、信号は低下するか、最悪の場合ゼロになることもあるのです。
ここまでを少しだけまとめてみると。
何度RFパルスによって叩くことによって静止した組織や臓器からの信号を抑制し、流れる血液と区別することができます。
血液からスライス領域内へ流れ込む信号は強くなり、スライス領域内に長くとどまるほど、RFパルスに何度も叩かれ、静止組織のように信号が抑制されることになります。
この方法によって、血管を描出する方法をTOF(time of flight)-MRAといい、速く流れる血液の描出に優れています。しかし、遅い血流の場合、スライス面に長くとどまり、RFパルスに長くさらされることになるので、信号が低下してしまいます。よって、遅い血液の描出には向いていないことになります。撮像するスライスが厚くなるほど、描出が悪くなる理由も同様です。
よって、TOFで血管の描出を良くするためには、薄いスライス厚と速い血流が不可欠となるのです。
スポンサーリンク
2Dと3D
TOF-MRAには、2Dと3Dがあり、どちらかというと3D撮像のほうが一般的です。
3Dでは、撮像対象を全体積を励起します。そして、撮像した箱を薄くスライスすることによって、2D画像を作成しています。
なので、3D撮影を一度行えば、2Dの画像も一度に得られるためお得感が満載です。
もちろん、3Dの特長はそれだけではありません。
3D撮像の利点は、ボリュームイメージであるためSN比とそれによる高い空間分解能が期待できること、そして、3D画像から2D画像を得る場合、スライス厚の薄さを2Dよりも薄くできる点が挙げられます。
2DによるTOF-MRAは、スライス厚が厚く、スライス間隔が必要な撮影であるため画像の連続性が乏しく、血管狭窄を過大評価してしまうという欠点がありますが、一方で3D画像から作られる2D画像のスライス厚はとても薄く、スライス間隔もないため画像の連続性が高く、より詳細が情報を得ることが可能です。
利点の多いように感じる3Dによる撮像ですが、反面、欠点もあります。
それは、3Dを撮像する場合、ボリューム状に信号を収集範囲があるため撮像対象となる血液は、長い道のりをたどることになります。そのため、その間RFパルスを何度にも渡って繰り返し印加されることになるので、信号が著しく減少する可能性があります。
そのため、3D撮像では血流の速度が重要となり、速い血流では描出能が高くより末梢の血管まで観察できますが、遅い血流では信号が低下しやすく速い血流時に比べて、結果の描出範囲が狭くなってしまうのです。
この対策として、撮像ボリュームを小さくすることや撮像範囲を二回に分けて撮影するなどの対策が必要となります。
さらに、3D撮像は非常に時間がかかってしまうので、2D撮像に比べ動き弱い撮像法といえるでしょう。