耳に関する病気は多くありますが、その際に行うX線検査には、Schueller法、Stenvers法といったものが主流でした。が、最近はCT装置の発展によって、検査時間の短縮と精度が向上したため、その需要は少なくなっています。
実際、現在の若い放射線技師たちは、Schueller法、Stenvers法といった撮影をしたことないというのも珍しくはないはずです。
現在、耳に関する病気の画像検査と言えば、主流はMRIとCTです。
さらにCT検査の場合には、側頭骨ターゲットCTという撮影が行われています。
この側頭骨CTとは、どんな撮影でどんな病気の時に行われるのか、まとめてみたいと思います。
スポンサーリンク
側頭骨CTとは?
耳を中心に、骨の細かい変化を写す撮影法です。
この撮影法の特徴は、主に4つです。
➀比較的、撮影範囲が狭い。(一般的に乳突蜂巣から側頭骨錐体上部まで)
➁左右対称性の重要性が高い。(ポジショニングが重要)
➂画像再構成には、薄いスライス厚(最低1mm、できれば0.5mm~0.8mm)と高分解能関数を用いる。
➃画像は左右の側頭骨を中心にした、拡大再構成をそれぞれ作成する。(FOV70~100mmф)
なぜ、側頭骨CTは骨に特化したような画像を再構成するのか?
それは、耳の構造の枠組みは、骨によって作られているので、骨の変化を見ることにより、病気の病態を把握することが出来るためです。
では、実際にどのような画像が提供されているのかというと・・・
画像は、一部ですが参考いただければ幸いです。
耳小骨(ジショウコツ)のわずかな変化もわかるため、中耳炎をはじめとした伝音難聴の診断には非常に有用で、中耳の手術では不可欠といっても過言ではありません。
また、感音難聴の場合も、内耳奇形などで形態的に異常がある場合も多くの例で診断可能です。
スポンサーリンク
どんな利点があるの?
・利点
➀CTは他の検査に比べて、空間分解能がよく(解像度がよく)、骨の描出に優れている。
➁1mm以下のスライス厚で再構成することで、より細かいものまで見ることができる。
➂撮影時間が短く(約5分)、患者さんの負担が軽い。
➃横断像だけなく、CTの3次元データから冠状断を作成することが可能。
・欠点
➀X線被ばくがある。
特に観察対象が水晶体近くにあるため、X線量の上限値を決めておくなど注意が必要になる。
そのため、基本となる撮影基準線は眼窩下縁と外耳孔上縁を結ぶReid基準線(Reid’s base line:RB line)ですが、水晶体の被ばくに配慮して、RB lineより足側に傾けて撮影することも推奨されています。
どんな場合に撮影されるの?
側頭骨CTは様々な疾患に需要がありますが、主に耳に関連するものです。
その一例を紹介したいと思います。
➀慢性化膿性中耳炎・真珠腫性中耳炎
慢性化膿性中耳炎は持続性の鼓膜穿孔と、骨部の骨破壊・骨新生の両方が起こっている。CT画像では、耳小骨の肥厚を呈していることが多く、欠損することは稀である。
真珠腫とは、皮膚の上皮組織が増殖したもので、先天性と後天性がある。顔面神経麻痺や内耳炎などの合併症の頻度が高く、骨破壊が高度に見られる。
側頭骨CTでは、真珠腫の早期発見と、伸展範囲の正確な把握をすることになります。
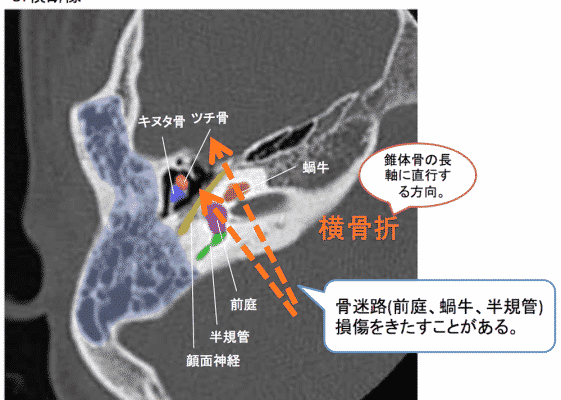
➁側頭骨骨折
側頭骨骨折は、縦骨折と横骨折に分類される。その割合は縦骨折が8~9割である。
縦骨折は骨折線が鼓室を通るため、中耳が障害されやすく、横骨折は骨折線が内耳および内耳道にかかるため内耳が障害されやすい。
CTでは、骨折線が明瞭に観察されることが多い。
➂耳小骨脱臼
頭部打撲または直達性外力によって、耳小骨連鎖離脱を生じる。これが耳小骨脱臼である。
側頭骨骨折を伴うことが多いが、耳かきなどによる直接損傷など側頭骨の骨折を伴わない耳小骨離断も起こることがある。
コロナール像のようなMPR像が重要となる症例です。
➃側頭骨奇形
外耳・中耳・内耳に奇形を分類されますが、CTの適応は主に中耳・内耳の骨構造の奇形です。
先天性の中耳奇形は外耳道定型性を合併することが多いが、外耳が正常のこともある。鼓室の低形成と耳小骨の奇形もしくは欠損を伴う。
内耳では、蝸牛、半規管、内耳道の形態を左右比較、または正常例との比較において観察、診断する。
➄聴神経腫瘍
聴神経腫瘍は、聴神経に発生する腫瘍です。
診断にはMRIが最も有効と言われているが、CTで発見されることも。。
疑わしいときには、軟部関数で再構成するという工夫があって良いこともある。
それでも、確定診断ではMRIには及ばない。それは画像を見ても理解いただけるだろう。