前立腺がんに対する治療法の放射線治療ですが、その一つに「小線源治療」と呼ばれるものがあります。
この治療法は、小さな放射線源をがんのある組織の中に挿入して照射を行うもので組織内照射とも呼ばれているようです。(英語ではブラキテラピーとも呼ばれています。)
日本では平成15年7月から認可を得られた治療法で、侵襲性の少ない治療なのに手術と同程度の治療効果が得られるうえに入院期間が短いと利点も多く、この治療法を選択される方も増えているようです。
ただ、『悪いものは全部取ってしまえ』と思う方や、『放射線』という言葉に抵抗のある方も多いではないでしょうか。そこで、今回は前立腺がんのシード線源治療とはどういったものなのかま溜めてみたいと思います。
スポンサーリンク
どんな治療なのか?
ヨードの放射性同位体である¹²⁵Iをチタン製のカプセルに封入し(小線源)、それを前立腺内に挿入します。
小線源からは弱い放射線が出ており、挿入された直後から前立腺がんに攻撃し、治療することになります。挿入する数は50~100個ほどで、後に回収されることはありません。なので、まさに死ぬまで一緒に生活することになります!!
ただ、小線源カプセルは一生ものですが、小線源から放出される放射線は一生出ることはありません。挿入される小線源から放出される放射線量は徐々に少なくなっていき、一年後にはほぼゼロになると言われています。
もっと、厳密に言えば、¹²⁵I(125‐ヨード)の放射線量が半分になる時間、半減期と呼ばれるものは59.4日で、約2ヶ月間です。
さらに、2ヶ月経てばその1/2(最初の1/4)、そのさらに2ヶ月経てば1/2(最初の1/8)となります。よって、「小線源が体内に一生あるから、一生放射線被ばくし続ける」とはならないのです。
ちなみに、実際にどんなものが挿入されるのか気になる方もいると思うので、下に載せておきます。
この治療法は、全身麻酔下で行われるので、入院は必ず必要ですが、全摘手術に比べて入院期間が短く、数日程度で済むようです。
スポンサーリンク
この治療法を選択するには?
どんな治療法にも適応となる条件がありように、シード線源治療にもあります。
その条件とは?
前立腺内に限局したがんであるということです。
がんという病気の怖いところは、転移や浸潤して病気を全身に広げてしまうところです。転移や浸潤が進んでしまうと、選択できる治療法が少なくなっていきますが、この病気も同様です。
小線源を用いた放射線治療の場合、がんの転移や浸潤がなく、がんが前立腺内にとどまっていることが条件となります。
病期Bと呼ばれる段階です。
被膜外、精嚢、膀胱などへの浸潤があったり(病期C、 T3~4)、リンパ節や骨、もしくは他臓器への転移を認める場合(病期D、 N1/M1)にはこの治療法は選択できなくなります。
| 分類 | 内容 |
|---|---|
| ステージA | 触診でも超音波検査でも発見不能なごく小さな腫瘍で前立腺肥大症の手術などで偶然見つかったもの。 |
| ステージB | 前立腺内にとどまっているもの。 |
| ステージC | 前立腺被膜を超えて進展しているが転移はないもの。 |
| ステージD | 転移があるもの。 |
それ以外にも適応から外れる場合もあるようなので、列挙しておきます。
・小線源治療を受けられない場合
①前立腺肥大症を伴って、前立腺が非常に大きくなっている、または、過去に前立腺肥大症の手術を行っていて、前立腺内に空洞がある場合。
②下肢の挙上や開脚など、小線源を挿入する際に必要な体位が取れない場合。
③他の疾患で、骨盤部への放射線治療が過去に行われていた場合。
④前立腺結石が著しく、線源の挿入が困難と判断された場合。
⑤アスピリンやワーファリンなど出血しやすい薬剤(血をサラサラにする薬剤)を使用していて、 その薬剤を治療前後の一定期間、中止できない場合。
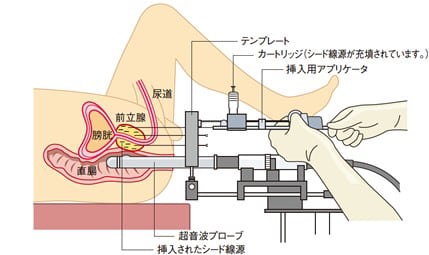
小線源はどのように挿入するの?
小線源挿入時は、全身麻酔下または下半身麻酔下のもとで、足を挙上し開脚した状態で行われます。俗にいう砕石位と呼ばれるものです。
そのうえで、直腸から超音波プローブを挿入し、その画像を見ながら会陰部(陰嚢と肛門の間)から前立腺内に筒状の針を刺入し、針を通して小線源を前立腺内に挿入していきます。
なぜそんな場所から挿入するのか?会陰部からだと前立腺までは距離が短く浅いためです。
そして、小線源を挿入する場所は事前の検査画像から、コンピュータで計算し、ガンに効率よく放射線が照射されるようになっています。
この治療法の特徴は?
従来の外部から照射する放射線治療では、前立腺周囲にある、直腸や膀胱、また皮膚にまで放射線を照射することが避けられませんでした。
がしかし、この治療法は前立腺内に十分な放射線を照射することが可能で大きな治療効果を望めつつ、周囲臓器への照射量も少なく抑えることができます。そのため、皮膚への影響はなく、直腸 や膀胱で放射線障害が発生する率も低くなるのです。
また、入院期間が短い上に、治療後の性機能7割程度の人で維持できる言われています。ただ、治療後半年から1年は前立腺が腫れたりして尿が出にくくなったり、逆に尿が近くなるなどの症状が見られることがあります。
そして、外部から照射される放射線治療に比べて、周囲臓器への影響が少ないことは確かですが、放射線による影響がまったくないわけではないため、直腸粘膜が傷つき、びらん、ひどい場合には潰瘍が形成されることがあるようです。すると、肛門痛や肛門出血といったことが見られます。
さらに挿入後は・・・
どのがんでも同様ですが、経過観察が必要になります。
治療後、2~4週目には診察、1ヶ月目あたりで腹部のレントゲン撮影、CT検査にて、前立腺の腫れがなくなった時点での最終的な線源の配置を確認する必要があります。
その後は状態が落ち着いていれば3ヶ月毎の通院となり、PSAの採血で様子を見るようです。
体内に放射線があっても大丈夫なの?
この治療に使われる、小線源から出る放射線は非常に弱く、体自体が放射線源になるわけではありません。そのため、体外にでる放射線量はごく微量ですし、尿や便、汗に唾液など排泄物や分泌物に放射線が含まれることはないので注意しすぎる必要はないといえます。
ただ、そうはいっても、周囲の人などに対して一定の注意が必要になるようです。
その例としては、
➀妊婦さんと同じ室内にいることは問題ないですが、隣に長く座ることは避ける。
➁子どもと遊ぶことは問題ないが、膝の上に乗せるのは避ける。
➂性行為は小線源挿入後2~3週間後から可能ですが、精液中に挿入した小線源が排泄されることがあるため、1年間はコンドームを使用する。
➃小線源が体内にあることを記したカードを、治療後1年間は所持・携帯する。
放射線の影響がなくなるまでの我慢期間が生まれてしまうようです。
腹腔鏡手術に比べた利点と欠点
| 腹腔鏡下全摘手術 | 小線源治療 | |
|---|---|---|
| 利点 | ・低侵襲性であり、術後疼痛を軽減できる
・内視鏡を通して拡大視野が得られるため、微細な解剖を視認しながら、前立腺辺縁の切開線を決定でき、勃起神経や尿道括約筋の温存、膀胱尿道吻合が確実にできる。 ・生活の質(QOL)の改善が期待できる |
・放射線障害 目的とする前立腺癌以外の直腸や膀胱、皮膚への放射線の影響は、外照射にくらべて少ない。 ・尿失禁・勃起障害 ・体への負担・入院期間 |
| 欠点 | ・触覚のない手技であり、前立腺周囲の癒着がある場合。難度が高い。
・前立腺が小さい症例や大きい症例、肥満が強い症例も難度が増す ・開放手術に比べて手術時間が延長する ・開放手術と比べて、助手の熟練度および術者との協調が要求される |
・放射線障害 放射線障害はまったくないわけでなく、直腸粘膜の障害でびらんや膿瘍を形成したという症例が報告されている。 ・治療効果 ・再発時の治療 |