確かに、放射線はガンの治療に使用されることもありますが、大半の方の認識としては身体にとって毒なものだということです。
実際、放射線は身体に害をなすものなので、がん治療時であろうとがん以外の正常な組織への放射線被ばくは大きな問題となります。その問題に対応し、かつ、より良い治療を行う方法の一つが定位放射線治療です。
今回は、定位放射線治療についてまとめてみたいと思います。
スポンサーリンク
定位放射線治療(Stereo Tactic Irradiation:STI)とは?
Narrow beamという、ペンシル状の細い放射線ビームを用いて標的に線量を集中的に照射し治療を行う技術のことです。
通常の放射線治療では、ファンビームと呼ばれる横に広がりをもつ放射線が使用されており、正常組織への照射を避けられない場合ばあります。
一方、定位放射線治療では、細いビームを3次元的に多方向から集中的に照射を行うことができるため、病変には高線量の照射が可能なうえ、正常組織への照射が極力現象させることができるため、副作用も少なく、局所制御率が向上させる効果があります。
ただ、標的に高線量を照射を行う技術であるため、高い照射精度が求められており、目的の部位に±1mm以内の誤差範囲で照射できることが保証されていることが必要です。
つまり、それを超える範囲でしか照射を保証できない照射は定位放射線治療という定義から外れることになってしまうのです。
スポンサーリンク
定位放射線治療の種類とは?
定位放射線治療には、その照射方法によって、いくつかの種類があります。
その代表的なものをすこしだけ紹介したいと思います。
ただ、その主な方法はリニアック装置を利用したものと⁶⁰Co線源を使用したものの2つです。
・リニアックを利用
リニアックを回転させながら放射線を照射することと治療ベッドの回転を組み合わせる方法など、さまざまな方法によって、標的に放射線集中効果を得る。
この方法、種々の画像診断の技術が向上と放射線治療の精度、放射線の照射量の計算などを行うコンピュータ技術の進歩によって可能になった。
そのうえで、以下の➀と➁とで分かれます。
➀定位手術的照射(stereo tactic radio surgery:SRS)
1回の照射のみ。
➁定位放射線治療(stereo tactic radio therapy:SRT)
数回に分割して照射。
➂サイバーナイフ
➀と➁は通常のリニアック装置を使用して照射が行われていたが、サイバーナイフでは、ロボットアームに小型のリニアック装置が装備され、あらゆる任意方向からビーム照射が可能な装置をいう。
・⁶⁰Co線源を使用
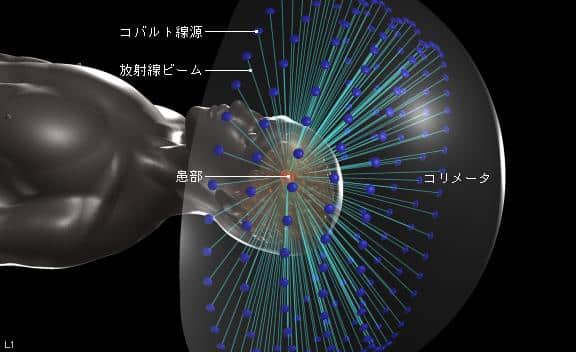
➀ガンマナイフ(正式名称:Leksell gamma unit)
201個のCo線源をヘルメット状の照射ヘッドに半球状に配置した放射線照射装置。
おのおのの線源から放出されるガンマ線がヘルメット内の小さな穴を通過することでペンシル状のビーム(Narrow beam)となり、小領域に集まるように設計されている。
このようにして、多方向から一点に高線量の放射線を集中させる方法。
以上のことをまとめたのを下に表にしてみました。
| 照射法 | 定位放射線治療(SRT) | 定位手術的照射(SRS) | ガンマナイフ |
|---|---|---|---|
| 装置 | 通常のX線ヘッドのコリメータ | 特殊なコーン・コリメータ | 専用装置(201個の⁶⁰Co線源) |
| 患者の負担 | 非侵襲的(外来による通院可能) | 侵襲的(入院が必要) | 侵襲的(入院が必要) |
| 固定方法 | シェル | 特殊フレーム(ピンで固定) | 特殊フレーム(ピンで固定) |
| 線量配分 | 分割照射 | 1回照射 | 1回照射 |
定位放射線治療の適応とは?
これらの治療法は小さな針で対象を少しずつ削り取っていくようなものです。そのため、対象となるのは小さな病巣となります。
特に、直径3cm以下の脳病変です。
具体的な例をあげると下のようになります。
➀脳血管障害
脳動静脈奇形 anterior venous malfomation:AVM(辺縁線量18~25Gy)
➁脳腫瘍
聴神経腫瘍(20~30Gy)、髄膜腫、頭蓋咽頭腫、
転移性脳腫瘍(中心線量:20~30Gy/直径3㎝以下、3~4個以下が適応⇒多発性の転移性脳腫瘍は適応にはならない。その場合は全脳照射が採用されることが多い。)
➂機能的脳神経疾患
難治性疼痛、てんかん など